Tabla de contenidos
1. Introducción
Es una enfermedad crónica, progresiva y posiblemente puede producir discapacidad afecta a los tejidos articulares y periarticulares presentándose en brotes de dolor e inflamación sinovial provocando una limitación funcional y disminución de la autonomía e independencia, Las principales articulaciones afetcadas son: Muñecas, manos, codos, hombros, pie, rodilla y columna cervical.
2. Etiopatogenia
La causa de está patología no se tiene clara sin embargo debido a se sabe por el déposito interarticular de complejos inmunes o microorganismos
3. Epidemiología
La prevalencia de la patología se da de la siguiente manera;
- El 1% de la población adulta está afectada
- El mayor pico de incidencia de la patología entre los 40 y 50 años.
- Se da con mayor frecuencia en mujeres que en hombres 3-1 cuando comienza ante de los 60 años
- La prevalencia se ve influenciada por predisposición genética, influencias ambientales, dieta, ocupación etc.
- El 29% de los pacientes presentan incapacidad de cierto grado para realizar las actividades de la vida diaria
- Disminuye las expectativas de vida de 4 años en hombres y 10 en mujeres
4. Evolución de la patología
Primer período de inicio
En esta etapa comienzan a verse los primeros síntomas
- Dolor, inflamación, afectación articular simétrica, fiebre y escalofríos
Segundo período de estado
Se muestran las características típicas de la patología
- Sinovitis: Se manifiesta a través del dolor que aumenta con la presión y con el movimiento
- Tumefacción: Disminución de la movilidad, aumento de la temperatura en la articulación por la inflamación, rigidez articular
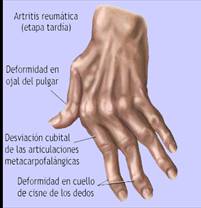
Tercer período de secuelas
- En esta fase el cartílago articular y el hueso que se encuentra debido a que debajo debajo de él se ha destruido por lo que la articulación adoptada una postura antálgica para evitar el dolor. Debido al dolor y a la rigidez de las etapas anteriores la musculatura se encontrará artrofiada
5. Tratamiento fisioterapéutico
5.1. Agentes físicos en los pacientes reumáticos
| Mecánicos | Reposo-ejercicios |
| Térmicos |
Calor-frío El calor puede ser superficial como el que se obtiene con paquetes húmedos calientes, las lámparas de rayos infrarrojos. Este calor penetra unos pocos milimetros permite elevar el umbral del dolor. Produce sedación y analgesia disminuye la rigidez articular y el espasmo muscular, el calor profundo puede llegar a ser útil en las articulaciones no inflamadas para disminuir contracturas y mejorar arcos de movimientos |
| Hidroterapia |
Ha sido útil para mejorar arcos de movilidad, el agua ayuda a que el paciente realice ejercicio, a disminuir dolor e inflamación que pueda presentar, a tener menos dificultad en realizar ejercicios. Debe ser siempre supervisado por un fisioterapeuta
|
| Electroterapia | Utiliza las corrientes con fines analgesicos y en la reeducación motora. Los electroestimuladores subcutáneos que se fijan al paciente para aplicar corrientes analgésicas estos electrodos se colocan en zonas cercanas a la dolorosa. El principio terapéutico se basa en la teoría de la compuerta donde los impulsos eléctronicos bloquearían los impulsos dolorosos en su entrada en la médula espinal |
| Ultrasonido | utiliza vibraciones mecánicas de alta frecuencia que produce estimulación celular es una de las formas de calor profundo |
| Laserterepia | Es una forma de aplicar calor con fines terapéticos siendo útil como antiinflamatorio el láser para disminuir dolor en estos pacientes |
| Ortesis | Son aparatos que ayudan a tener una posición específica |
5.2. Beneficios del ejercicio terapéutico
- Fortalece y mejora la capacidad del corazón
- Mejora la circulación sanguínea
- disminuye la tensión arterial
- Incrementa los níveles de colesterol protector (HDL)
- Reduce los triglceridos en sangre
- Aumenta la energia y resistencia física
- Disminuye el estrés
- Mejora la calidad de sueño y descanso nocturno
- Aumenta la respuesta a la insulina
- Aumenta la densidad mineral del hueso
- Reduce el exceso de grasa junto con una dieta balanceada
6. Conclusión
Los ejercicios son fundamentales dentro del tratamiento de fisioterapia de estos pacientes, debe ser adaptado a la necesidad de cada uno, a la edad, oficio, forma de alimentación, etc; se debe realizar una evaluación osteomuscular completa que conste de: Movilidad articular de las principales articulaciones afectadas, fuerza muscular, si se tiene alguna limitación en las actividades de la vida diaria debido a la enfermedad, que medicamentos está tomando, que otras patologías tenga, todo esto se debe tener en cuenta para tener objetivos claros y concisos que debe ser que el paciente tenga la mayor calidad de vida posible, independencia en sus actividades de la vida diaria.
Referido de: GUÍA DE BUENA PRÁCTICA CLÍNICA
Guía clínica para la rehabilitación de los pacientes con
enfermedades reumáticas
Annia Daisy Hernández Martín1
Ibars Puerto Noda1
Omar Morejón Barroso1
Sandra Nancy Méndez Rodríguez1
Hospital General Universitario Dr. Gustavo Aldereguía Lima, Centro Especializado Ambulatorio, Cienfuegos,
Cienfuegos, Cuba, CP: 55100 y https://www.efisioterapia.net/articulos/fisioterapia-la-artritis-reumatoide